Úvod
- Poprvé dvě pacientky s hypoplazií mandibuly, rozštěpem patra a glosoptózou popsali v roce 1891 Lannelongue a Menard.
- V roce 1923, Pierre Robin publikoval případ dítěte se znaky syndromu, u kterého popsal mikrognácii (malá čelist), glossoptosis (zapadávání jazyka) a dýchací obtíže.
- V roce 1934 připsal rozštěp patra, jako zhoršující příznak.
- Až do roku 1974 byla výše uvedená triáda příznaků nazývána Pierre Robinovým syndromem, od tohoto roku Pierre Robinovou sekvencí – „PRS“ (to znamená, že v dnešní době už pojem Pierre Robinův syndrom neexistuje).
Pojem syndrom je v dnešní době rezervován pro současný výskyt několika příznaků způsobených jedinou příčinnou. Vznik sekvence zahrnuje jakoukoliv příčinu, která způsobí vznik série anomálií, které vznikly kaskádovitě na podkladu jedné malformace.
Mezi synonyma PRS patří: Robinův syndrom, Pierrova anomálie, Robinova sekvence, Robinova anomálie, Pierre Robinův komplex, Pierre Robinův syndrom, Pierre Robinova malformační sekvence.
Pierre Robinova sekvence se konstantně skládá ze 3 základních příznaků:
1) Mikrognácie (malá čelist) nebo retrognácie (dozadu posunutá čelist)
2) Rozštěp patra (obvykle tvaru obráceného U, může ale i být tvar V)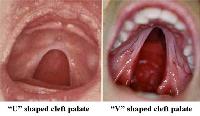
3) Glosoptóza (zapadávání jazyka) často spojená s obstrukcí (ucpáváním) dýchacích cest
Příčiny
Frekvence
Tato heterogenní (má množství příčin) vrozená vada má prevalenci (celkový výskyt) dle různých zdrojů cca 1 dítě na 8500 – 30 000 zdravých novorozenců. Poměr dívek a chlapců je stejný mimo jednu skupinu dětí, u kterých je vada vázána na X – chromozóm a u kterých se vyskytuje současně se srdeční vadou a s deformitou nohou.
Mechanismus vzniku
Existují 3 mechanismy vzniku onemocnění:
Mechanická teorie: tato teorie je nejčastěji akceptována. Iniciální událostí je mandibulární hypoplazie, která se objeví mezi 9 – 11. týdnem těhotenství. Vysoká pozice jazyku zabrání sklopení patrových desek do správné pozice a jejich srůstu. Tato teorie vysvětluje klasický tvar rozštěpu patra ve tvaru obráceného U a absenci rozštěpu rtu. Oligohydramnion (nedostatek plodové vody) může též přispívat k vzniku onemocnění. Nedostatek plodové vody způsobí deformaci a vtlačení jazyka mezi patrové desky.
Neurologická teorie: Pozdější neurologická zralost byla zaznamenána na elektromyografii svalstva jazyka, hltanových svalů a patra a též prodloužené vedení nervových vzruchů podjazykovým nervem (12. hlavový nerv). Spontánní úprava potíží dítěte s věkem podporuje tuto teorii.
Rhombocefalická dysregulační terorie: Porucha hybné a regulační organizace zadního mozku (prodložená mícha, Varolův most a mozeček) způsobí poruchu vývoje obličeje.
Klinika
Robinova sekvence se vyskytuje u pacientů buď jako izolovaná vada (40 %) nebo je součástí některého syndromu (35 %) nebo se vyskytuje zároveň s dalšími vadami, které nesplňují znaky popsaných syndromů (25 %).
Obličejové a ORL příznaky
Zmenšená čelist (mikrognácie) je popsána u většiny pacientů (91,7 %). Je charakterizována posunem vzad dolního zubního oblouku za horní o 10 – 12 mm. Dolní čelist má malé tělo, chybí bradový výběžek, výběžky čelistního kloubu jsou posunuty dozadu. Růst dolní čelisti se u dětí bez dalších příznaků a syndromů rozbíhá maximálně v 1. roce života, kdy se dolní čelist snaží „dohnat“ zmeškaný růst a většina dětí dospěje k normálnímu profilu v 5-6 letech. Děti s PRS a dalšími malformacemi či syndromem mají často těžký stupeň mikrognácie a dochází jen k pomalé úpravě vady (proto jsou nečastěji určeny pro chirurgickou léčbu).
Zapadání jazyka (glossoptóza) je přítomna v 70 – 85 % případů. Makroglosie (zvětšený jazyk) a ankyloglosie (přisedlý jazyk – přirostlý k ústní spodině) se vyskytují relativně vzácně (10-15% případů).
Kombinace zmenšené čelisti a zapadávání jazyka způsobuje dýchací a polykací potíže novorozenců. Při srovnání tvaru rozštěpu u dětí s rozštěpem patra s a bez Pierre Robinovy sekvence byly zjištěny výrazné odchylky. Existuje přímá úměra mezi šířkou rozštěpu měkkého patra a těžkostí dýchacích a polykacích potíží. Obstruktivní spánková apnoe (uzavírání dýchacích cest ve spánku) se může též vyskytnout. Přítomnost rozštěpu patra v literatuře varíruje od 14% do 91%. Může postihovat měkké i tvrdé patro a častěji (v 80%) má tvar U než V. Rozštěp se může vyskytnout i jenom ve formě rozštěpu čípku či submukózního rozštěpu.
Častý je výskyt zánětu středního ucha, který je přítomný u 80% pacientů, v 75% jsou přítomny ušní anomálie. Ztráta sluchu, většinou převodní, je přítomna u 60% dětí, ale plná atrézie (nevývin) zevního zvukovodu je jen u 5% pacientů. Byla též nalezena daleko menší pneumatizace (vzdušnost) spánkové kosti. U pacientů byly popsány anomálie celého ucha – malformace boltců, anomálie ušních kůstek, nevývin polokruhovitých kanálků vnitřního ucha, rozštěp kanálu lícního nervu apod.
Nosní deformity se vyskytují výjimečně a většinou postihují kořen nosu. Zubní anomálie se vyskytují u 1/3 případů. Laryngomalácie (měkký hrtan) byla popsána u 10 – 15 % dětí, taktéž se může vyskytnout gastroezofageální reflux nebo esofagitida (zatékání žaludeční šťávy do hltanu, zánět hltanu).
Poruchy řeči jsou u dětí pravidlem, patrohltanová nedostatečnost („nosovost řeči“) je výraznější než u dětí s izolovaným rozštěpem patra.
Léčba
Většina dětí musí zůstat po narození delší dobu v nemocnici. Některé děti nemají problém s dýcháním, ale mají problém s krmením. Nejsou propuštěny do domácí péče, dokud to zvládnutí těchto základních 2 problémů nedovoluje.
Konzervativní léčba
U většiny pacientů je konzervativní léčba s pečlivým sledováním úspěšná. Přirozeným vývojem v rámci normálního růstu se vyřeší omezení dýchacích cest bez okamžitého chirurgického zákroku. Děti s izolovaným Pierre Robinovou sekvencí (PRS) obvykle příznivě reagují na konzervativní přístup.
Dle Abela (2012) u většiny dětí (86,5%) byla obstrukce dýchacích cest řešena konzervativními opatřeními nebo nosohltanovým vzduchovodem po dobu několika málo měsíců (většinou 2 měsíce). Děti jsou obvykle polohovány na bok nebo mírně sklopené na bříško, poloha na zádech způsobuje zapadání jazyka a dechové potíže.
Polohování se ukázalo jako velmi účinná metoda zajištění průchodnosti dýchacích cest. U těžších případů se použivá nasohltanová kanyla obvykle současně s nasogatrickou (nosněžaludeční) sondou. Světovým trendem je zhruba měsíční zácvik rodičů v nemocnici na péči a výměnu kanyl, aby děti mohli být propuštěni z nemocnice dříve, protože se prokázalo, že v domácím prostředí prospívají lépe.
Ústní vzduchovod, laryngeální maska, nosohltanový stent a krátkodobá intubace (<2 týdny), jsou další možné alternativy v případě, že polohování je nedostatečné. Intubace je často obtížná vzhledem k malé čelisti a měla by být provedena specialistou.
Obtíže při krmení mohou být zmírněny vzpřímenou technikou krmení, přechodem od kojení na krmení lahví – nejlépe Habermanova láhev, dočasným použitím nasogastrické či orogastrické sondy (sonda zavedená do žaludku nosem nebo ústy) nebo u těžkých případů provedením dočasné gastrostomie (zavedení sondy do žaludku přes břišní stěnu). Ve 4 měsících děti přecházejí na pevnou stravu, která jim dělá menší potíže než příjem tekutin. Krmení u dětí s PRS je nesmírně náročné a vyžaduje velkou trpělivost od rodičů. Postupně s úpravou čelistních vztahů dochází i k úpravě příjmu potravy. Zkušenosti rodičů si můžete přečíst ZDE
Chirurgická léčba
Děti s výrazně malou čelistí mohou mít závažné dýchací potíže nebo neprospívání. Léčba je usměrňována podle závažnosti ohrožení průchodnosti dýchacích cest a následně v dle stupně obtížnosti krmení.
I když bylo popsáno mnoho různých chirurgických postupů, tracheotomie („dírka na krku do průdušnice“) je stále nejrozšířenější technikou. Vzhledem k náročnosti a komplikacím je ale celosvětovým trendem se tracheotomii vyhnout.
Dříve se používali hlavně různé typy glossopexe (jako je např. Routledgova metoda nebo jiné formy „přišití“ jazyka a rtu). Sešití jazyka a rtu je zákrok široce užívaný v USA, v Evropě se tak často nepoužívá. Jakákoliv glossopexe by měl být zrušena dříve, než se prořeže většina zubů (tj. obvykle ve věku 9-12 měsíců). Tento zákrok má umožnit překlenout kritickou dobu než dolní čelist povyroste a útlak dýchacích a polykacích cest se uvolní.
Nově se používá subperiostální release spodiny dutiny ústní. Zhruba v 1 měsíci věku dítěte u těžkých případů se provede krátký řež pod bradou a uvolní úpon se úpon přední části jazyka od dolní čelisti. Po zákroku je dítě 6 dní inkubováno. Jen u mála případů tento zákrok nestačí a musí být ještě doplněn o distrakci dolní čelisti.
Pro těžkou mandibulární hypoplazii (podvývin), která způsobuje obstrukční apnoi, je nově indikována distrakce dolní čelisti. Jedná se o technicky i finančně náročnou metodu Publikované články Honga a dalších (2011, 2012), týkající se používání mandibulární distrakční osteogeneze u pacientů s PRS, popsali významné zlepšení jak obstrukčních příznaků v dýchacích cestách tak zlepšení krmení. Pacienti vykazovali klinické a objektivní zmírnění reflexu žaludečních šťáv a zlepšení polykacích funkcí po operaci. Distrakce se v dnešní době provádí většinou ve 3 měsících života chirurgickým zlomením dolní čelisti na obou stranách a nasazením distrakčních (roztahovacích) aparátů přes lomné linie. Fixace aparátů probíhá přes krátké řezy na tvářích. Po 2-4 dnech klidu je zahájena distrakce otáčením šroubů přes vyvedené bowdeny rychlostí 1 mm za den. Principem zákroku je roztahování hojivého kostního svalku. Průměrně se takto distrahuje 17 mm nové kosti. Po fázi roztahovaní je aparát ponechán 4-6 týdnů v klidu, dokud se nově vytvořená kost nedohojí a nezpevní minerály. Pak je odstraněn. V některých případech je nutno použít zevních distraktorů, což jsou aparáty, které roztahují novotvořenou kost přes vodící tyčinky zavedené přes kůži.
Jako terapie volby k nápravě převodní nedoslýchavosti a k zabránění komplikací zánětu středního ucha se zavádějí ventilační trubičky (gromety), nejčastěji současně s rekonstrukcí patra.
Chirurgická rekonstrukce patra může být jednostupňová nebo vícestupňová (nejprve je provedena rekonstrukce měkkého patra a poté s odstupem rekonstrukce patra tvrdého). Nejběžnější postup je současný uzávěr měkkého i tvrdého patra ve věku dítěte 6-19 měsíců.
Poznámka
Nejčastější syndrom u PRS je Sticklerův syndrom. Je u dětí s PRS často poddiagnostikován a nejčastěji ho odhalí odborné oční vyšetření. Jeho časná diagnóza pomůže včas zabránit omezení zraku a sluchu.
Příznaky jsou:
1) obličejové – plochý obličej, malý nos, malá nosní přepážka, rozštěp patra, PRS.
2) Ušní – chronická sekretorická mediotitida, možná ztráta sluchu
3) Oční – těžká krátkozrakost, riziko odchlípení sítnice, šedý a zelený zákal
4) Pohybové – ztuhlost kloubů nebo jejich nadměrná pohyblivost, záněty kloubů v dospělém věku
5) Ostatní – nedostatečnost dvojcípé srdeční chlopně, skolióza, poruchy učení
Tento a jiné syndromy je vždy nutno u dětí s PRS vyloučit.
Autor: MUDr. Zdeněk Dvořák, Ph.D., Rozštěpové centrum Kliniky plastické a estetické chirurgie FN USA Brno
Celý článek určený odborné veřejnosti si můžete přečíst zde: PIERRE ROBINOVA SEKVENCE
Informace o léčbě v zahraničí (zajímavé odkazy a letáky):
Léčba PRS v Tübingenu – informace pro rodiče ve slovenštině (překlad letáku PRS_Elterninformation) : Léčba PRS v Tübingenu
Zkušenosti s léčbou v Tübingenu
http://www.lkg-zentrum.uzh.ch/auswirkungen/nahrungsaufnahme.html
